根据不完全统计,世界每年大约有20万女性死于宫颈癌.宫颈癌是目前人类所有癌症中唯一病因明确的癌症,也是第一个可防、可控、可治的癌症.如果早期宫颈癌得到有效治疗,治愈率接近100%.专家建议,宫颈癌预防较好的方法就是定期筛查,做到早期发现,早期诊断,早期治疗.
只需要定期做一个很简单的宫颈细胞学检测或(和)HPV检查,就可以检测出有无癌细胞、有无肿瘤的早期病变、有无细菌感染、有无HPV(人乳头状病毒)感染等等.
今天就来给大家说说,关于宫颈癌筛查应该知道的那些事!
宫颈癌筛查--怎么查?
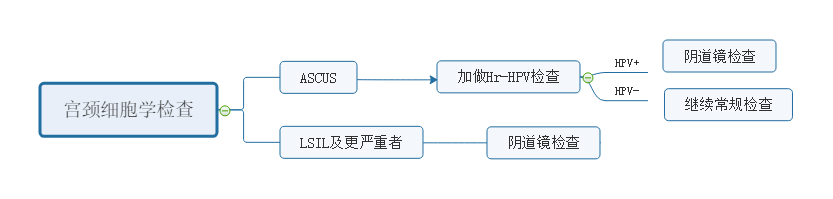
一、宫颈细胞学检查或(和)HPV检查
1. 宫颈细胞学检查
宫颈细胞学检查包括传统的巴氏涂片(Pap test)和液基薄层细胞技术(TCT)两种方式,其用于筛查的目的是发现可能癌变的非典型细胞,在临床实际情况下也可看到感染、炎症等非癌性病变或者已经癌变的细胞.
宫颈巴氏涂片
传统的巴氏涂片是医生使用刮板采集宫颈脱落细胞,直接涂到玻片上,经固定、染色后读片.由于存在较大的偏差,漏检比例比较高,但价格相对低廉,适于普查.
液基细胞技术(TCT)
TCT是用小刷子采集宫颈脱落细胞,装进盛有保存液的小瓶子,在仪器的辅助下完成制片.准确性和检出率比较高,目前是临床上较常用的细胞学筛查手段.
2. HPV 检测
HPV检查通常是指高危HPV检查(hrHPV test),有两种方式,都是检测高危型HPV.一是定性检查哪种亚型的病毒阳性或者阴性,不区分具体病毒感染的程度;另一种是不分亚型,仅检查定量病毒感染程度.
单一HPV检查漏诊宫颈癌的概率大概15-20%左右,宫颈腺癌的漏诊率比鳞癌更高.如果联合TCT一起查,漏诊率明显下降,大约不到5%.
二、阴道镜检查+宫颈活检
当宫颈细胞学提示有问题,或者HPV持续感染超过1年,或者临床高度怀疑宫颈癌,等等情况下,都应该进一步做阴道镜检查.
阴道镜检查的同时,多数建议做个宫颈活检或者宫颈管的搔刮.这样就比前一阶梯更深入地获取宫颈组织,有利于发现病变.
三、宫颈锥切
可选择的方式有冷刀锥切或者LEEP刀锥切.这是宫颈癌筛查的最后一关,绝大多数的癌症,能够被发现,发现后就进入后续的宫颈癌治疗流程.
在前两个阶梯筛查的基础上,如果出现宫颈上皮内病变,做锥切既可明确有无癌变,也可以进行治疗.
锥切后,病理没有癌变,组织切缘也是阴性的,那么可以随访.有的人在随访过程中又出现癌前病变,那么可以考虑做二次锥切.
检查前注意事项:
① 如有阴道炎或宫颈炎应先治疗;
② 检查前48小时不可有性生活;
③ 检查前24—48小时内不要冲洗阴道或使用阴道栓剂,也不要做阴道内诊;
④ 在非月经期进行检查;
⑤ 检查前10分钟排空膀胱.
定期筛查--多久查一次?
新宫颈癌筛查指南指出:
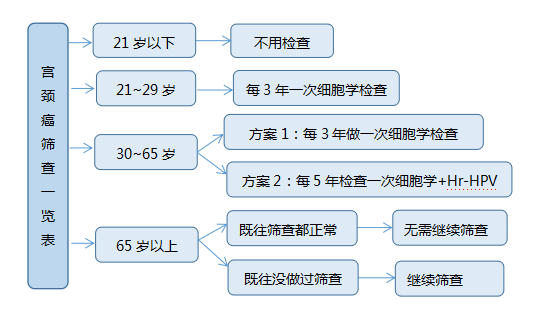
1. 小于21岁 年龄小于21岁的女性无论有无性生活史,均不建议常规筛查.
2. 21~29岁 每3年做一次宫颈细胞学检查.
3. 30~65岁 有两种选择方案
方案1:每3年做一次宫颈细胞学筛查.
方案2:每5年进行一次宫颈细胞学筛查+Hr-HPV检测.
4. 65岁以上
① 既往充分筛查 对接受过常规筛查的老年女性,细胞学筛查发现典型鳞状上皮细胞内瘤变的概率并不大.建议65岁以上既往接受充分筛查且无宫颈癌高危因素者无需再常规筛查.
② 既往未行充分筛查者 即使年龄大于65岁,既往未接受充分筛查且合并宫颈癌高危因素(高级别癌前病变或宫颈癌病史;宫腔暴露于己烯雌酚;免疫系统受损)者需进行规范的筛查.
zui后总结一下,如下表所示:
检查报告--怎么看?
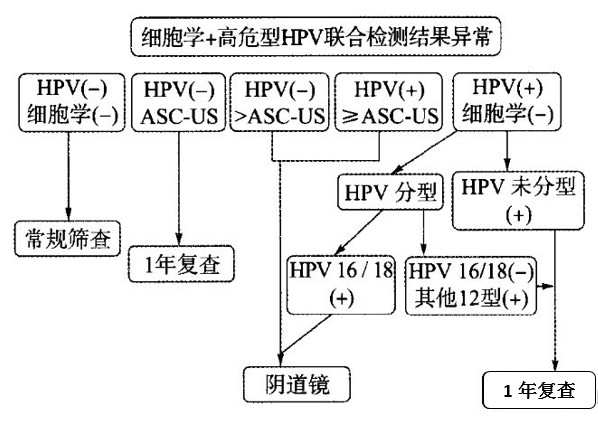
01细胞学检查结果
① 没有发现"癌"或者"癌前病变"的细胞学报告
未见上皮内病变或恶性细胞(NILM);
炎性反应性背景;
霉菌感染、滴虫感染、放线菌感染等;
宫颈轻度/中度/重度炎,建议治疗后复查.
② ASC-US--没有临床意义的不典型鳞状细胞
此结论的细胞学检查结果需要结合Hr-HPV检查结果来判断.
③ ASC-H、LISL、HISL、鳞状细胞癌
含有"ASC-H(无法排除高度病变的不典型细胞)、LISL(低度鳞状上皮内病变)、HISL(高度鳞状上皮内病变)、鳞状细胞癌"的报告都是有宫颈癌风险的结果.
风险从低到高分别为:ASC-US < ASC-H < LISL < HISL < 鳞状细胞癌
④ AGC(不典型腺细胞)
结论如果有AGC,建议进一步做宫颈管搔刮.
02HPV检测报告
HPV检测报告的结果,取决于应用哪一种检测方法.国际通行的由美国FDA批准上市的HPV检测方法共4种,包括HC2(二代杂交捕获,the hybrid capture,)、Cervista、Cobas和Aptima.HC2的检测结果为一个数值,Cervista为分组,cobas和aptima只能分出16和18亚型,其它12个亚型是不分的.
① HPV分型报告
HVP分型
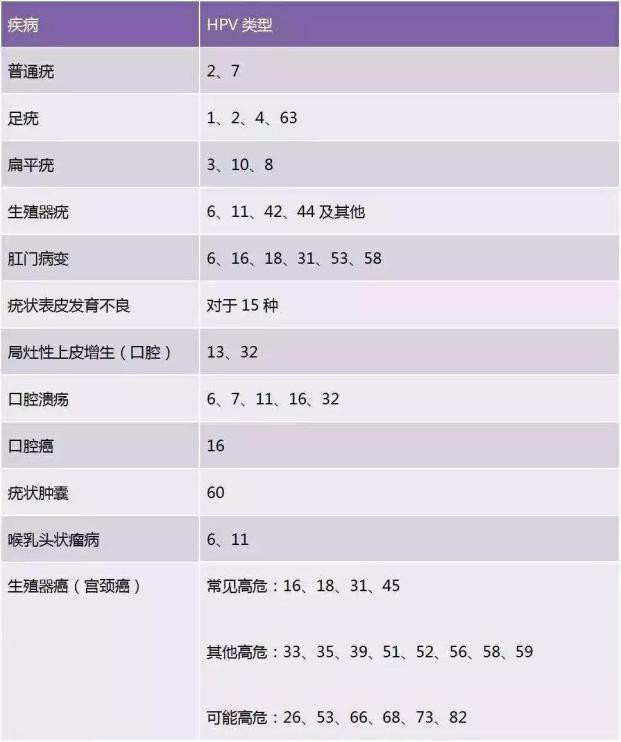
大部分报告为HPV分型检测,范围包括 :
14 种高危型 HPV:HPV16、18、31、 33、35、39、45、51、52、56、58、59、66、68)
7 种低危型 HPV:HPV6、11、42、43、44、53、cp8304
两种或两种以上 HPV 亚型阳性者为 HPV 多重感染.

② 数值型报告
HC2检测技术采用相对光单位/临床阈值检测高危型HPV.RLU/CO值越高,并不意味着病变越严重.只要RLU/CO≥1.0,即认为HPV检测结果为阳性,均可导致CIN和宫颈癌.
总之,HPV检测值高低和病变严重程度之间无绝对对应关系.
③ HPV阳性的意义
HPV阳性不用过于紧张
HPV感染具有自限性,有30-50%以上的机会,HPV感染是可以自行清除的.大约50%的人可能在半年内转阴,70-80%可能在1年内转阴,而剩余的20-30%可能需要2-3年的时间才能变为正常.因此,短时间内不需要反复去做HPV测试,因为不会在短期内消失.
高危型HPV持续感染
高危型HPV持续性感染是导致病变的最危险因素.一般情况下,当病毒持续2年依然阳性,就需要进行检查了.
不过需要特别提醒的是,HPV病毒有许多不同类型,这里的"持续感染"指的是相同类型的HPV病毒持续感染.比如如果你在2年前查到感染了HPV16型,而如今查到的是HPV其他型,那么这表示出现了一次新的感染,而不是持续感染哦!
因为目前国家免费筛查还不能惠及每一个已婚女性,所以机会性筛查就显得非常重要,一方面是妇科医生应该动员去门诊看病的患者进行宫颈癌筛查,另一方面是已婚女性每年自觉去医院进行一次筛查,从而提高癌前病变的检出率,降低宫颈癌的发病率.

南国妇产医院福利
宫颈癌筛查(TCT+HPV)原价480元
19年8月1日-19年10月31日,收费仅需298元!








